martes, 22 de noviembre de 2011
Tablas de picar - Riesgos - Epidemiologiaescobar
Las tablas de picar son uno de los principales focos bacterianos presentes en la casa. Algunos consejos para saber: cómo limpiarlas, cuáles elegir y cuándo reemplazarlas.
Aunque en general se supone que es en el baño el sector de la casa donde suelen encontrarse más bacterias y gérmenes nocivos para la salud, en realidad es la cocina el lugar estratégico.
Y, en particular, las tablas de picar son excelentes reservorios para estos microorganismos que pueden ser perjudiciales para nuestro organismo.
¿Tablas de madera o tablas de plástico?
Las tablas de madera al presentar una superficie más porosa y con más rayaduras son más difíciles de higienizar que las tablas de plástico, y pueden por lo tanto albergar una mayor cantidad de bacterias.
En conclusión, las tablas de picar de madera representan un mayor riesgo a la hora de cuidar la seguridad alimentaria, por lo que se recomiendan reemplazarlas por aquellas elaboradas con plástico.
Cómo limpiar correctamente las tablas de picar
En la madera, las bacterias desarrollan colonias bacterianas que producen un film que las protege del medio externo. En consecuencia, un simple chorro de agua o un enjuague superficial con detergente diluido no las eliminará.
Para lograr remover las bacterias de la tabla, se recomienda una vez por semana:
1. Rasquetearla con una esponja y detergente.
2. Sumergirla completamente en una solución de lavandina (1 cucharadita de lavandina en un litro de agua) durante 5 minutos.
3. Dejarla secar al aire o secar con rollos de papel.
Cuando la tabla -sea de madera o de plástico- presente en su superficie rayaduras y cortes difíciles de limpiar, es necesario reemplazarla por una nueva.
¿Qué es la "contaminación cruzada"?
La contaminación cruzada se da cuando, durante la preparación de alimentos, se trasladas bacterias de uno contaminado a otro que no lo estaba. Esto es muy frecuente cuando se utiliza la tabla de picar para varios alimentos al mismo tiempo.
Para prevenir la contaminación cruzada, es importante poder contar con dos tablas de picar distintas:
- una para los alimentos crudos (como carnes, pescados y aves);
- y otra para aquellos alimentos que están listos para consumir (carnes cocidas, frutas, verduras lavadas, verduras cocidas, etc.).
Para poder diferenciar las tablas de acuerdo a la utilidad, puede optar por comprarlas de distintos colores o colocarle algún "distintivo" (por ej. cinta adhesiva roja colocada en el costado para la que usa con alimentos crudos).
martes, 1 de noviembre de 2011
ANTRAX - Epidemiologiaescobar
¿Qué es el ántrax?
El ántrax es una enfermedad infecciosa aguda causada por la bacteria que se llama Bacillus anthraci que forma esporas. El ántrax ocurre con mayor frecuencia en los vertebrados menores, silvestres y domésticos (ganado vacuno, ovejas, chivos, camellos, antílopes, y otros herbívoros), pero también puede ocurrir en seres humanos cuando tienen contacto con los animales infectados o el tejido de animales infectados.
¿Por qué hay mucho interés sobre el ántrax en la actualidad?
Debido a que el ántrax es considerado un agente que puede ser usado en una guerra biológica, el Departamento de Defensa (DoD) ha empezado el proceso obligatorio de vacunar a todo el personal militar activado que pudiera verse involucrado en combate.
¿Es común el ántrax y quién puede contraerlo?
El ántrax es más común en regiones agrícolas donde los animales tienen la enfermedad. Estas regiones incluyen Sudamérica, Centroamérica, Europa del sur y del este, Asia, África, el Caribe y el Oriente Medio. Cuando el ántrax afecta a los seres humanos, es normalmente por causa de exposición ocupacional a los animales infectados o sus productos. Los trabajadores que están expuestos a los animales muertos y a los productos de otros países donde el ántrax es más común, podrían resultar contaminados con B. anthracis (ántrax industrial). En los Estados Unidos se han registrado casos de ántrax en ganado salvaje.
¿Cómo se transmite el ántrax?
La infección de ántrax puede ocurrir en tres formas: cutánea (piel), por inhalación, y gastrointestinal. Las esporas de B. anthracis pueden vivir en la tierra por muchos años, y los seres humanos pueden resultar infectados con ántrax al tocar los productos de animales infectados o por inhalar las esporas de los productos de animales contaminados. El ántrax también puede contraerse al comer carne de animales infectados que no fue suficientemente cocida. Es poco común encontrar animales infectados en los Estados Unidos.
¿Cuáles son los síntomas de ántrax?
Los síntomas de la enfermedad dependen de la forma en la que se contrajo, pero normalmente los síntomas se presentan dentro de los primeros 7 días.
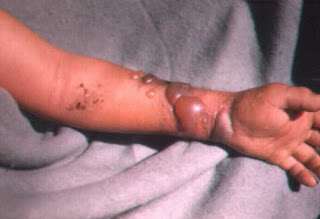
Cutáneo: La mayoría (casi 95%) de las infecciones de ántrax ocurren cuando la bacteria entra en una lesión o abrasión en la piel, como por ejemplo cuando se toca lana, pieles, cuero u otros productos de pelo de animales infectados (especialmente pelo de chivos). La infección de piel empieza como una protuberancia similar a la de un piquete insecto pero que en 1 a 2 días se convierte en una bolsa llena de líquido y después en una úlcera sin dolor, usualmente de 1 a 3 cm. de diámetro, con una característica área negra y necrótica (en el proceso de morir) en el centro. Las glándulas linfáticas en el área adyacente se pueden hinchar. Aproximadamente un 20% de los casos que no reciben tratamiento médico contra el ántrax cutáneo provocarán la muerte. La muerte es poco común si se recibe una terapia antimicrobiana apropiada.
Inhalación: Los síntomas al principio pueden confundirse con los de un catarro común. Después de varios días, los síntomas pueden empeorar y convertirse en problemas graves de respiración y shock. El ántrax de inhalación generalmente es fatal.
Intestinal: La forma intestinal del ántrax puede ser el resultado de haber consumido carne contaminada y los síntomas incluyen inflamación severa del tracto intestinal. Los primeros síntomas de nausea, pérdida de apetito, vómito, y fiebre son seguidos por dolor abdominal, vómito de sangre, y diarrea grave. En 25% a 60% de los casos de ántrax intestinal el resultado final es la muerte.
¿Normalmente, dónde se encuentra el ántrax?
El ántrax se encuentra por todo el mundo. Es más común en los países en vías de desarrollo o en los países sin programas de salud pública veterinaria. Ciertas regiones del mundo (Sudamérica, Centroamérica, Europa del sur y del este, Asia, África, el Caribe y el Oriente Medio) reportan más ántrax en los animales que en otros países.
¿Puede ser transmitido el ántrax de persona a persona?
El riesgo de que el ántrax se contagie de persona a persona es muy poco probable. No tiene que preocuparse de contraer la enfermedad si está a cargo de o si visita a un paciente que tiene el ántrax inhalado.
¿Hay manera de prevenir la infección?
En los países donde el ántrax es común y los niveles de vacunación en los animales son bajos, los seres humanos deben evitar el contacto con el ganado y los productos animales así como evitar el comer carne que no ha sido procesada y cocinada adecuadamente. También, existe ya una vacuna aprobada contra el ántrax para usarse en los seres humanos. Se estima que la vacuna es eficaz en 93% de los casos para la protección contra ántrax.
¿Qué es la vacuna contra el ántrax?
La vacuna contra el ántrax es fabricada y distribuida por BioPort Corporation, Lansing, Michigan. La vacuna es una vacuna filtrada para eliminar las células, lo que significa que en la preparación no se usa bacteria viva ni muerta. El producto final no contiene más de 2.4 mg. de hidróxido de aluminio. Las vacunas de ántrax para animales no deben ser usadas en seres humanos.
¿Quién debe ser vacunado contra el ántrax?
El Comité de Consultoría Sobre las Prácticas de Inmunización ha recomendado la vacunación de ántrax para los siguientes grupos:
Las personas que trabajan directamente con el organismo en el laboratorio.
Las personas que trabajan con pieles de animales importadas en áreas en las que las medidas de seguridad e higiene no son suficientes para prevenir la exposición a las esporas de ántrax.
Las personas en áreas con altos incidentes de ántrax que tocan los productos animales que podrían estar infectados. (Son bajos los incidentes en los Estados Unidos, pero los veterinarios que viajan a trabajar en otros países deben pensar en vacunarse).
El personal militar enviado a las áreas con alto riesgo de exposición al organismo (cuando se usa como arma en guerra biológica).
Las mujeres embarazadas sólo deben vacunarse si es absolutamente necesario.
¿Cuál es el itinerario para la vacuna de ántrax?
La inmunización consiste de tres inyecciones subcutáneas dadas cada dos semanas, seguidas por tres inyecciones subcutáneas adicionales dadas a 6, 12, y 18 meses. Después, se recomienda la aplicación de inyecciones de refuerzo cada año.
¿Hay reacciones desfavorables a la vacuna de ántrax?
Se presentan reacciones locales leves 30% de los vacunados y consisten en poco dolor y rojez en el lugar de inyección. Las reacciones locales graves son poco frecuentes y consisten en una hinchazón extrema del antebrazo además de la reacción local. Las reacciones del sistema ocurren en menos de 0.2% de los vacunados.
¿Cómo se diagnostica el ántrax?
Se diagnostica el ántrax por el aislamiento de B. anthracis de la sangre, lesiones de piel, o las secreciones respiratorias o mediante la medida de anticuerpos específicos en la sangre de las personas posiblemente afectadas.
¿Hay tratamiento para el ántrax?
Los doctores pueden recetar antibióticos efectivos. Para ser eficaz, el tratamiento debe comenzar temprano. Si no se atiende, la enfermedad puede ser fatal.
¿Cómo podemos prevenir el ántrax en la población?
En países donde el ántrax es común y los niveles de vacunación de los animales es bajo, las personas deben evitar el contacto con animales infectados o sus productos, y la ingesta de carne cruda o mal cocida. Además existe una vacuna (no comercializada en nuestro país) que se administra en grupos seleccionados de personas, consideradas por su actividad con riesgo mayor de adquirir la infección. La vacuna se administra por vía subcutánea en el brazo y el esquema de vacunación incluye la administración de 3 dosis (0, 2 y 4 semanas) seguidos de refuerzos a los 6, 12 y 18 meses. Los efectos colaterales luego de la vacunación son mínimos, se relacionan con el sitio de aplicación y en general desaparecen en pocos días. La única contraindicación para recibir la vacuna es el antecedente de reacción alérgica a la administración de una dosis previa.
A la fecha, las indicaciones de esta vacuna están limitadas a trabajadores rurales altamente expuestos, personas que trabajan en laboratorios donde se manipula la bacteria y en personal militar. Dado el tiempo necesario para completar la vacunación (18 meses) no está recomendada su utilización en la población general.
¿Qué conducta debemos tomar al recibir un sobre o envío sospechoso?
No sacuda, inhale ni abra el sobre.
Apóyelo sobre una superficie estable
Déjelo y cúbralo , o introdúzcalo en un envase resistente, sellándolo.
Retírese de la habitación , llevando el sobre si lo ha envasado.
Cierre la puerta.
Lávese sus manos con agua y jabón .Cambie sus ropas y colóquela en bolsa plástica.
Dúchese.
Avise a otras personas que no ingresen a la habitación.
Avise a las autoridades policiales o a su supervisor si el episodio se produjo en una empresa.
Suscribirse a:
Entradas (Atom)