MANCHAS DE KOPLIK
HISTORIA DE LA ENFERMEDAD EN ARGENTINA Y ALERTA EPIDEMIOLOGICA
El Sarampión es una de las enfermedades exantemáticas virales mas frecuentes de la infancia, contagiosa. Las tasas de letalidad varían entre 3-5% en países en desarrollo, aumentando a10 y 30% en grupos de pacientes especiales.
Agente infeccioso
El virus del sarampión es del género Morbillivirus de la familia Paramyxoviridae.
Distribución:
Mundial
Reservorio
El reservorio es el hombre.
Transmisión y transmisibilidad
Se produce de persona a persona a través del contacto con las secreciones nasofaríngeas de individuos infectados, por diseminación de las gotitas de flügge por contacto directo con pacientes y con menor frecuencia por los fomites.
El período de transmisibilidad es de cuatro días antes hasta cuatro días después del inicio de la erupción
Incubación
El período de incubación es de 10 días, con un rango de 7 a 18 días.
Características clínicas
Prodromos: Se inicia con de fiebre, conjuntivitis, coriza, tos y bronquitis. En niños pequeños linfoadenopatías, manchas de Koplic.
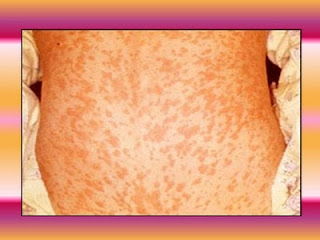
Síntomas: Entre el tercero y séptimo día aparece exantema con manchas rojas parduzcas, que comienzan detrás de las orejas y en cara, cuello y luego se extiende al resto del cuerpo, la que dura 4 a 7 días y a veces termina en descamación furfurácea. Suele aparecer anorexia y linfoadenopatía generalizada. La leucopenia es común.
Complicaciones
Las complicaciones pueden ser consecuencia de la réplica vírica o de una infección bacteriana sobreagregada, e incluyen otitis media, neumonía, laringotraqueobronquitis, diarrea y encefaltis. La enfermedad es más grave en los niños menores de 5 años adultos y malnutridos, en los que puede acompañarse de erupciones hemorrágicas, enteropatía con pérdida de proteínas, úlceras bucales,
deshidratación, ceguera e infecciones cutáneas graves. Los niños con hipovitaminosis A presentan alto riesgo.
Inmunidad
La inmunidad adquirida por la infección natural dura toda la vida El sarampión es una enfermedad inmunoprevenible. La vacunación produce el 94 al 98% de inmunidad con una dosis. Una segunda dosis puede incrementar los niveles de inmunidad hasta el 99%.
Diagnósticos diferenciales de Sarampión
Los diagnósticos diferenciales incluyen, dengue, parvovirus B19, herpesvirus-6, virus coxsackie, echovirus, adenovirus y Estreptococo del grupo A (Beta hemolítico).
Debido a la dificultad para realizar diagnóstico basado sólo en la clínica, la confirmación serológica es fundamental.
El virus del sarampión en la Argentina circuló provocando brotes cada 3 a 4 años, afectando a
70000 personas por año, hasta la introducción de la vacuna en el año 1972.
En 1971 se promulga la Ley Nacional N°19968 reglamentando las Campañas Nacionales, realizándose la primera campaña al año siguiente.
El primer brote posterior a la incorporación de la vacuna fue entre los años 1975-1976 con 37000 casos.
La vacunación sostenida logró que los períodos interepidémicos se mantuvieran en 5 años.
El segundo brote tuvo menor magnitud y se produjo entre los años 1980 1981, mientras que entre los años
1991 y 1992 se produjo una epidemia en la que se registraron 60000 casos.
En 1997 se origina una epidemia en Brasil, la que se introduce en nuestro país por la frontera en Misiones
y luego se extiende a todo el país. A fines de ese mismo año se incluye la Vacuna Triple Viral en el
Calendario Nacional.
El último caso registrado en la provincia de Buenos Aires fue en el año 1999, y en el año 2000 en la
provincia de Córdoba acontecen los últimos casos en el país.
En 2002 se realiza la última campaña de seguimiento en menores de 5 años, llegando a una cobertura del
87%.
Durante ese mismo año la transmisión endémica del virus del sarampión fue interrumpida en la Región de
las Américas.
En el año 2003 se incluye a los niños de 11 años en la vacunación Triple Viral.
En Argentina, en concordancia con las recomendaciones de la OPS, desde el 1º de julio de 2003, se dispuso el funcionamiento de la Vigilancia Integrada Sarampión-Rubéola.
En el 2005 se realiza una Campaña para completar esquemas de 1 a 4 años para el niño no vacunado.
En el año 2006 se realizó la Campaña de vacunación para las mujeres de 15 a 39 años contra sarampión y
rubéola alcanzando una cobertura de 94.24% en la Pcia de Buenos Aires.
En el 2008 se realizó la Campaña de los hombres de 16 a 39 años llegando a una cobertura del 80%.
En febrero de 2009 el Departamento de Epidemiología de la Ciudad de Buenos Aires informa sobre
dos casos de sarampión en dos niños hermanos, uno confirmado por laboratorio y el otro por nexo
epidemiológico La fuente fue un turista inglés, de sexo femenino y 19 años de edad, que ingresa al
país el día 18 de diciembre del 2008, y presentó exantema el 22 del mismo mes, tomando contacto
en la sala de espera de un centro asistencial privado, lugar donde los niños habían concurrido por
presentar gastroenteritis.
Durante el 2009 se realizó la Campaña del Seguimiento de Sarampión, Rubéola y Poliomelitis
llegado al 107% de cobertura en toda la provincia.
Situación global
Se han reportado brotes de sarampión en los siguientes países del continente africano: Bostwana,
Namibia, Sudáfrica, Suazilandia y Zimbawe. Desde enero del 2009, Sudáfrica ha reportado 9,101
casos confirmados de la enfermedad. Ante esta situación y debido al evento del Campeonato
Mundial de Fútbol en el país antes mencionado, esta Dirección envió 2 alertas (uno anterior al
evento y el segundo posterior al mismo) a las regiones sanitarias de la Pcia de Buenos Aires y a
otros efectores de salud, sugiriendo la vacunación antisarampionosa a los viajeros e intensificar la
vigilancia ante la posible importación de casos al regreso del evento.
Situación de la Provincia de Buenos Aires
El día 6 de agosto del 2010 la Dirección de Epidemiología recibe la notificación de casos
sospechosos de sarampión. El primer caso se trata de un hombre de 30 años de edad, oriundo de
la localidad de San Isidro, quien el 14 de julio regresó de un viaje a Sudáfrica, manifestando
cansancio. Cuatro días más tarde comienza con fiebre, dolor muscular y decaimiento, y el 19
empieza con vómitos, por lo que consulta el 20 en una clínica privada de la misma localidad, donde
es diagnosticado con síndrome gripal y se le indica tratamiento antibiótico. Debido a que los
vómitos no cesaban, el día 22 es internado por deshidratación en otra clínica privada, donde
además le realizan cultivo de hisopado faríngeo desarrollando Streptococcus pyógenes, por lo que
es tratado con antibiótico, siendo dado de alta el día 25.
El segundo caso es el hijo del caso índice, de 15 meses de edad, que inicia fiebre el 31 de julio y
consulta con un pediatra privado el 1 de agosto y el 4 comienza con erupción. El profesional al
realizar la anamnesis y relacionando ambos casos, solicita estudio de serología específica para
sarampión en un laboratorio privado.
Del interrogatorio con la esposa, surge que desconoce que tanto ella como su esposo hayan sido
vacunados, mientras que su hijo al año fue vacunado contra la gripe H1N1 y le comunicaron en
ese lugar, que esperase 1 mes para la segunda dosis de la vacuna antes mencionada, y otro mes
más para continuar con el esquema según calendario, por lo que el niño no estaba inmunizado
contra sarampión en el momento que se contactó con su padre enfermo.
En el momento que se estaba realizando la investigación se recibe la notificación por parte del
mismo profesional de otro caso sospechoso de sarampión. Se trata de un adolescente de 16 años
de edad de nacionalidad sudafricana, que reside hace 2 años en la localidad de San Isidro. Como
antecedente el niño viajó a Sudáfrica permaneciendo en dicho país durante 5 semanas,
regresando a la Argentina el día 22 de julio. En ese momento refiere sentirse decaído con
síndrome gripal y luego mejorando sin tratamiento alguno. El día 31 de julio comenzó con mareos y
decaimiento, El día 4 del agosto inició fiebre y erupción por lo que el pediatra solicita estudio de
serología para detección de Ig. M específica de sarampión en el mismo laboratorio privado que los
dos casos anteriores. El 6 de agosto si bien ya había mejorado presentaba aumento de los
ganglios retroauriculares. Del interrogatorio la madre refiere la madre que el niño recibió dos dosis
de vacunas.
El Ministerio de Salud de la provincia de Buenos Aires en conjunto con el Ministerio de Salud de
Nación y la Dirección de Salud del Municipio de San Isidro están realizando acciones de detección, vigilancia y control de los posibles contactos.
Ante esta situación la Dirección de Epidemiología recomienda intensificar la vigilancia no solo de
aquellas personas que hayan viajado a Sudáfrica, sino también los casos que sean compatibles
con la definición de caso, aún cuando la persona no haya viajado a países endémicos.
Definición de caso
Caso sospechoso: Todo paciente de cualquier edad que reúna los criterios clínicos de:
Fiebre de 38º C ó más, exantema generalizado, acompañado de cualquiera de los tres catarros:
nasal, bronquial u ocular.
Caso confirmado: Es el caso sospechoso con confirmación de laboratorio o nexo epidemiológico
con otro caso confirmado por laboratorio.
Caso compatible: Todo caso sospechoso sin estudio de laboratorio y sin nexo epidemiológico
conocido. “El caso compatible es un fracaso de la vigilancia”.
Caso descartado: Casos negativos para anticuerpos de sarampión por laboratorio.
Una reacción post-vacunal no se notifica como caso: es el cuadro clínico caracterizado por:
fiebre mayor de 38º C y/o erupción de corta evolución, aparecida entre los 5 a 12 días después de
la vacunación. Debe notificarse como ESAVI (Efectos supuestamente atribuidos a la vacunación o
inmunización)
Medidas de control
Frente a un caso sospechoso de sarampión o rubéola, debe iniciarse:
A nivel individual:
Aislamiento respiratorio del caso índice tanto en el domicilio, como durante la internación hasta una semana posterior a la desaparición del exantema.
Investigación epidemiológica y notificación inmediata con ficha epidemiológica completa y en el módulo de C2 del Sistema de Vigilancia de la Salud (SNVS)
Se deberá tomar muestra de sangre en el momento de contacto y hasta 30 días posteriores de iniciada la erupción. Enviarla al laboratorio de referencia provincial de la Red de EFE, en tiempo y forma, con una copia de la ficha epidemiológica completa y realizar la notificación inmediata en el módulo de SIVILA del Sistema de Vigilancia de la Salud (SNVS). Se deberá evaluar la necesidad de una segunda muestra.
A nivel comunitario:
Desarrollar acciones tendientes a interrumpir la cadena de transmisión. La vacunación es la principal acción de control, siendo de carácter urgente e inmediato y es responsabilidad de las Jurisdicciones.
Las acciones de bloqueo se realizan con vacuna doble viral a todo contacto de un caso sospechoso (mayores de 1 año hasta 49 años), que no acredite certificación de esquema de vacunación completo, incluyendo la vacunación de la campaña del 2009. Se considera esquema completo la certificación de dos dosis de vacuna doble o triple viral más la dosis de la campaña del 2009. Las acciones de bloqueo se realizan apenas el caso es notificado como sospechoso, sin esperar su confirmación por laboratorio. Todas las medidas de bloqueo deben realizarse dentro de las primeras 48 horas.
Revisar y asegurar las coberturas vacunales en la comunidad incluyendo las de la campaña del 2009.
Frente a un caso confirmado, se deberá realizar seguimiento a los contactos hasta 18 días posteriores al inicio del exantema del caso (independientemente de que se hayan realizado las acciones de bloqueo).


















There are some natural remedies that can be used in the prevention and elimination of diabetes totally. However, the single most important aspect of a diabetes control plan is adopting a wholesome lifestyle Inner Peace, Nutritious and Healthy Diet, and Regular Physical Exercise. A state of inner peace and self-contentment is essential to enjoying a good physical health and overall well-being. The inner peace and self contentment is a just a state of mind.People with diabetes diseases often use complementary and alternative medicine. I was diagnosed with diabetes .It was at work and feeling unusually tired and sleepy. I borrowed a cyclometer from a co-worker and tested at 760. Went immediately to my doctor and he gave me prescriptions like: Insulin ,Sulfonamides,Thiazolidinediones but Could not get the cure rather to reduce the pain but bring back the pain again. i found a woman testimony name Comfort online how Dr Akhigbe cure her HIV and I also contacted the doctor and after I took his medication as instructed, I am now completely free from diabetes by doctor Akhigbe herbal medicine.So diabetes patients reading this testimony to contact his email drrealakhigbe@gmail.com or his Number +234 802 501 2866 He also use his herbal herbs to diseases like:SPIDER BITE, SCHIZOPHRENIA, LUPUS,EXTERNAL INFECTION, COMMON COLD, JOINT PAIN, EPILEPSY,STROKE,TUBERCULOSIS ,STOMACH DISEASE. ECZEMA, GOUT, PROGENITOR, EATING DISORDER, LOWER RESPIRATORY INFECTION, DIABETICS,HERPES,HIV/AIDS, ;ALS, CANCER , TUMOR, HEART HEALTH, MENINGITIS,HEPATITIS A AND B,ASTHMA, HEART DISEASE, CHRONIC DISEASE. NAUSEA VOMITING OR DIARRHEA,KIDNEY DISEASE. HEARING LOSSDr Akhigbe is a good man and he heal anybody that comes to him. here is email drrealakhigbe@gmail.com and his Number +2348025012866
ResponderEliminar